Migotanie przedsionków (AF – Atrial Fibrillation) to zaburzenie kardiologiczne, które charakteryzuje się nieskoordynowaną i szybką pracą serca w górnej jamie tego narządu. Wysoka częstotliwość sygnałów elektrycznych wpływa na kurczliwość przedsionków, powodując efekt nieregularnego rytmu tzw. trzepotania. Jest to najczęstsza arytmia nadkomorowa, która występuje u 3-4% dorosłych (Friberg & Svennberg, 2020). Szacuje się, że liczba osób chorujących na migotanie przedsionków wzrośnie nawet trzykrotnie do 2060 roku (Hindricks i in., 2020).
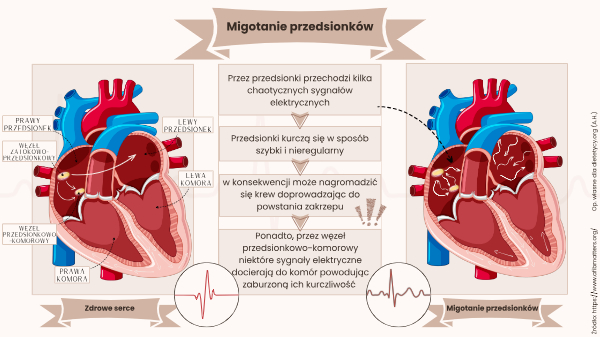
Migotanie przedsionków klasyfikuje się pod względem częstości oraz czasu występowania. Wyróżnia się 5 postaci:
- Rozpoznane po raz pierwszy,
- Napadowe,
- Przetrwałe,
- Długotrwale przetrwałe,
- Utrwalone.
Diagnostyka
Pierwsze rozpoznanie stwierdza się w przypadku gdy migotanie przedsionków wcześniej nie zostało zdiagnozowane. Ponadto ten typ występuje niezależnie od czasu trwania oraz występowania i nasilenia objawów związanych z migotaniem przedsionków. Postać napadowa charakteryzuje krótkotrwałość i samoistne ustąpienie. Zazwyczaj napady ustępują w ciągu doby lub do 7 dni. Objawy powyżej tygodnia klasyfikowane są już jako przetrwałe. Natomiast długotrwale przetrwałe migotanie przedsionków trwa powyżej roku. Ostatni z wymienionych typów, czyli utrwalone migotanie przedsionków charakteryzuje akceptację arytmii przez pacjenta i lekarza. Postać utrwalona może występować np. w sytuacji niemożliwości przywrócenia prawidłowego rytmu przedsionków (Hindricks i in., 2020).

Jak dieta może przyczyniać się do powstawania migotania przedsionków?
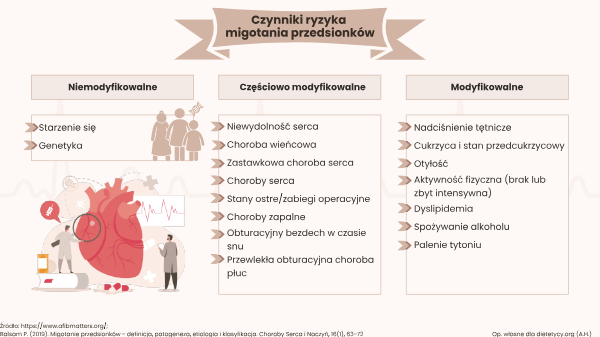
Głównym czynnikiem zwiększającym ryzyko wystąpienia migotania przedsionków jest wiek. Wykazano, że u pacjentów w wieku 40-50 lat częstość rozpoznawania wynosi 0,5%. Natomiast u pacjentów powyżej 80. roku życia wynik ten wynosi 5% do 15% (Balsam, 2019). Znaczący wzrost ryzyka zauważa się od 65. roku życia (EHRA, European Heart Rhythm Association, 2020). Jednak rzeczywista liczba osób chorujących na migotanie przedsionków może być wyższa o 1% do 2%. Powodem tej różnicy jest fakt, że nie każdy pacjent zgłasza się do lekarza z tym problemem.
Wyższą tendencję zachorowania zauważa się u mężczyzn. Nie bez znaczenia są również czynniki genetyczne oraz konsekwencje nieprawidłowego żywienia (Hindricks i in., 2020). Zauważa się duży wpływ chorób współistniejących, a te są konsekwencją nieprawidłowej diety. Posiłki zawierające duże ilości cukru, soli, nasyconych kwasów tłuszczowych, tłuszczów typu trans, czy też cholesterolu prowadzą do chorób.
CZYNNIKI RYZYKA WYSTĄPIENIA MIGOTANIA PRZEDSIONKÓW ZWIĄZANE Z DIETĄ:
- Cukrzyca i stan przedcukrzycowy,
- Zaburzony profil lipidowy,
- Nadciśnienie tętnicze,
- Miażdżyca,
- Otyłość.
INNE CZYNNIKI RYZYKA WYSTĄPIENIA MIGOTANIA PRZEDSIONKÓW:
- Choroba wieńcowa,
- Niewydolność serca,
- Zastawkowa choroba serca,
- Choroby serca,
- Stany ostre/zabiegi operacyjne,
- Choroby zapalne,
- Obturacyjny bezdech w czasie snu,
- Przewlekła obturacyjna choroba płuc,
- Brak aktywności fizycznej / intensywna aktywność fizyczna,
- Alkohol,
- Palenie tytoniu.
Jakie są objawy i podstawowe leczenie?
Pacjenci często nie odczuwają objawów, a diagnoza jest wynikiem przypadku podczas okresowych badań. Najczęstszym występującym objawem jest kołatanie serca. Natomiast mniej charakterystycznymi są uczucie zmęczenia, osłabienie, wysokie tętno, duszności, zawroty głowy oraz dzwonienie w uszach. Tętno spoczynkowe sugerujące zaburzenia rytmu serca występuje powyżej 100 uderzeń na minutę lub poniżej 60. Objawy można ocenić według skali ciężkości i klas według Europejskiego Stowarzyszenia Rytmu Serca (EHRA i in., 2010).

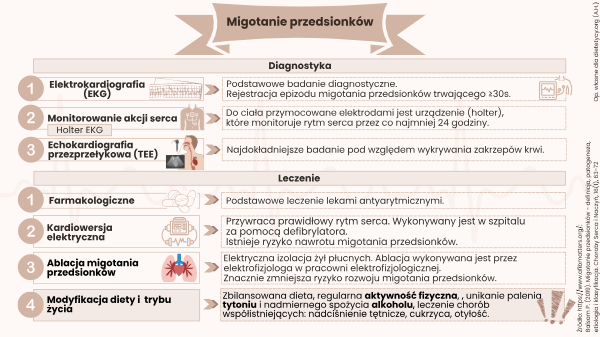
Podstawowe badanie diagnostyczne migotania przedsionków to elektrokardiografia (EKG). Opiera się ono na rejestracji epizodu migotania przedsionków trwającego ≥30s. Diagnozę można rozszerzyć o badania monitorujące pracę serca przez dłuższy okres (od 24 godzin do 2 tygodni). Przykładem jest badanie za pomocą urządzenia rejestrującego o nazwie Holter. Urządzenie jest przymocowane do klatki piersiowej elektrodami. Monitoruje on elektryczną czynność serca przez co najmniej 24 godziny. Inne badania, które pomogą lekarzowi określić pracę i funkcję serca to USG serca, ale też echokardiografia przezprzełykowa (TEE). Z tym że TEE wykazuje czy na skutek migotania przedsionków nie powstały zakrzepy krwi w lewym przedsionku (https://www.afibmatters.org/pl/).
W celu uregulowania rytmu przedsionków stosuje się głównie leczenie farmakologiczne. Lekarz dopasowuje leki antyarytmiczne, uwzględniając postać arytmii, inne przyjmowane leki oraz ogólną kondycję serca. Bardziej zaawansowaną metodą leczenia jest kardiowersja elektryczna. Zabieg ten ma na celu przywrócenie prawidłowego rytmu zatokowego serca. Wykonywany jest w szpitalu za pomocą defibrylatora. Po tym zabiegu istnieje ryzyko nawrotu migotania przedsionków. Innym najpowszechniejszym zabiegiem jest ablacja migotania przedsionków (ablacja przezskórna lub cewnikowa). Jest to elektryczna izolacja żył płucnych, która zmniejsza ryzyko rozwoju migotania przedsionków. Ablacja wykonywana jest przez elektrofizjologa w pracowni elektrofizjologicznej.
Ponadto należy pamiętać, że niezwykle istotna jest modyfikacja nawyków żywieniowych oraz stylu życia.
Wynikiem prawidłowej modyfikacji stylu życia są:
- zbilansowana dieta,
- prawidłowa masa ciała,
- regularna aktywność fizyczna,
- rezygnacja z alkoholu i palenia tytoniu,
- prawidłowe ciśnienie krwi i poziom profilu lipidowego,
- regularne badania.
Produkty zalecane i niezalecane
W profilaktyce oraz podczas leczenia migotania przedsionków zaleca się unikać niektórych produktów. Niewskazane są źródła nasyconych kwasów tłuszczowych (NKT), cholesterolu, cukru oraz soli. Głównie są to produkty wysokoprzetworzone, słodycze oraz typu fast food. Ponadto należy zrezygnować ze spożywania alkoholu oraz palenia tytoniu, które zwiększają ryzyko migotania przedsionków. Dieta powinna dostarczać witamin, składników o działaniu antyoksydacyjnym oraz błonnika pokarmowego. Błonnik pomaga w utrzymaniu prawidłowego poziomu cholesterolu i glukozy we krwi. Należy wprowadzać do diety dużo warzyw, owoców, roślin strączkowych oraz produktów pełnoziarnistych. Ponadto istotny jest prawidłowy poziom potasu, magnezu i wapnia. Są to składniki, które szczególnie biorą udział w prawidłowym funkcjonowaniu serca i regulacji ciśnienia krwi.
Produkty zalecane
- Wszystkie świeże warzywa i owoce np. truskawki, borówki, maliny, jagody, morele, awokado
- Warzywa zielonolistne: rukola, jarmuż, sałata, szpinak
- Pełnoziarniste produkty zbożowe: kasza gryczana i jęczmienna, pieczywo, makaron, ryż, płatki owsiane
- Białko: chude mięso (drób, indyk, kurczak), ryby i owoce morza, rośliny strączkowe np. soja, soczewica, ciecierzyca, fasola
- Nabiał: fermentowane jogurty, skyr, maślanka, kefir, mleko i sery o niskiej zawartości tłuszczu np. twaróg
- Tłuszcze roślinne: oliwa z oliwek, orzechy i nasiona np. włoskie, siemię lniane
- Źródło omega-3: ryby np. makrela, łosoś, sardynki i śledź
- Zioła i przyprawy: bazylia, oregano, kurkuma, tymianek, cynamon, imbir, czosnek
- Napoje: woda i herbaty ziołowe np. rumianek, melisa
Produkty niezalecane
- Pełnotłuste produkty: sery topione, żółte i białe z dużą zawartością tłuszczu, mleko powyżej 2,0% tłuszczu, śmietana, śmietanka
- Tłuste mięso (wieprzowina, wołowina, baranina), wędliny, pasztety, kiełbasy, parówki
- Tłuszcze typu trans i NKT: twarda margaryna, produkty smażone, czekolada, ciasta, ciastka, cukierki, fast food
- Produkty wysokoprzetworzone z dużą ilością soli i sztucznych dodatków np. gotowe dania, konserwy, zupy instant, wędliny, chipsy
- Przyprawy: sól, pieprz, cukier
- Napoje: słodzone, gazowane, energetyczne, kawa (w bardzo dużych ilościach), alkohol

W miarę możliwości należy unikać sytuacji stresowych oraz stosować techniki, które pozwolą go zredukować. W tym celu warto zastosować różne dostępne metody i ćwiczenia regulujące oddech np. joga, medytacja, stretching, czy też pilates. Ponadto warto zadbać o regularną aktywność fizyczną. Umiarkowany poziom, dostosowany do stanu zdrowia i możliwości korzystnie wpłynie na wzmocnienie serca oraz utratę nadmiernej masy ciała.
Kawa a migotanie przedsionków
Dla miłośników kawy dobrą wiadomością są badania, w których wykazano, że umiarkowane spożywanie kawy nie zwiększa ryzyka wystąpienia migotania przedsionków. Badanie trwające ponad 14 lat wśród 33 638 kobiet nie wykazało wpływu na wyższe ryzyko występowania napadowego migotania przedsionków (Conen i in., 2010). Podobne wnioski wykazało prawie 14-letnie badanie, ale obejmujące 57 053 badanych obu płci (Mostofsky i in., 2016). Natomiast na podstawie ponad 228 000 osób wykazano zmniejszenie częstości migotania przedsionków o 6% na każde 300 mg/d spożycia kofeiny (Cheng i in., 2014). 2-3 filiżanki kawy dziennie wykazywały działanie zmniejszające ryzyko wystąpienia chorób układu sercowo-naczyniowego. Kawa bezkofeinowa, rozpuszczalna i mielona wiązały się z obniżeniem arytmii (Chieng i in., 2022).

Ogólne zalecenia żywieniowe
Najlepszym sposobem żywienia w chorobach układu sercowo-naczyniowego jest dieta śródziemnomorska (Cichocka, 2018). Ten model żywienia bazuje na produktach nieprzetworzonych, pełnoziarnistych, świeżych owocach i warzywach, nasionach roślin strączkowych oraz fermentowanych produktach mlecznych. Głównym źródłem tłuszczu są oliwa z oliwek, orzechy i ryby (Cybulska, 2019). Dieta śródziemnomorska jest źródłem tłuszczów jedno- i wielonienasyconych, błonnika pokarmowego oraz składników bioaktywnych.
Najważniejsze zasady dietetyczne
- Podstawą diety powinny być różnorodne warzywa i owoce. W każdym posiłku połowa talerza powinna się z nich składać, przy czym warzyw (¾) proporcjonalnie więcej niż owoców (¼). Zaleca się, aby w ciągu dnia podaż tych produktów wynosiła łącznie minimum 400 gramów.
- Spożywaj pełnoziarniste produkty zbożowe. Są one źródłem węglowodanów złożonych, w tym błonnika pokarmowego.
- Jako źródło białka zaleca się m.in. chude mięso, nasiona roślin strączkowych, ryby i owoce morza. Źródło białka powinno być w każdym posiłku i zajmować ¼ talerza.
- W posiłku nie powinno zabraknąć niewielkiego dodatku tłuszczu. Wybieraj nierafinowane tłuszcze roślinne np. oliwa z oliwek. Ponadto orzechy, nasiona i pestki.
- Zminimalizuj spożycie mięsa i tłuszczów zwierzęcych, które są źródłem NNKT.
- Nie przekraczaj zalecanej dziennej dawki soli (5-6 g). Pamiętaj, że w produktach tj. pieczywo czy sery również znajduje się sól. Zamiast niej korzystaj z ziół iinnych przypraw.
- Dbaj o regularne nawadnianie organizmu. Przynajmniej 1,5-2 litrów wody dziennie. Woda może być częściowo zastąpiona lekkimi naparami z herbat i ziół.
- Rekomendowana dzienna dawka kawy to 1-3 filiżanki.
- Pamiętaj o regularnym spożywaniu posiłków. W odstępie 3-4 godzin. Przy czym ostatni posiłek najlepiej spożyć 2-3 godziny przed snem.
- Dodatkowo zrezygnuj z palenia tytoniu i spożywania alkoholu.
Posiłki zaleca się komponować na podstawie Talerza Zdrowego żywienia, który można znaleźć tutaj. Ponadto dieta powinna uwzględniać indywidualne potrzeby i zalecenia lekarza.

Do czego może prowadzić migotanie przedsionków?
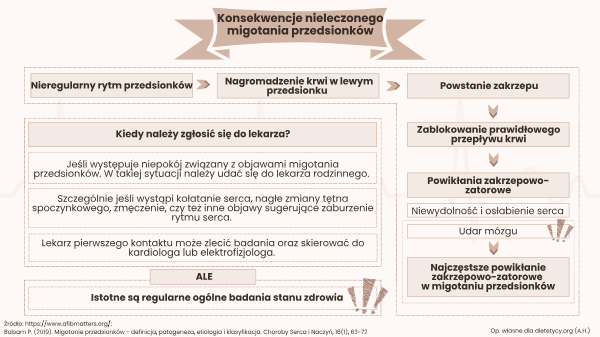
Nieregularny rytm przedsionków może powodować niewypompowanie całej krwi do komory serca. Konsekwencją jest nagromadzenie krwi i powstanie zakrzepu (Balsam, 2019). Zakrzep może zablokować prawidłowy przepływ krwi. Powstają powikłania zakrzepowo-zatorowe, takie jak niewydolność i osłabienie serca oraz udar mózgu. Przy czym udar mózgu jest jedną z najczęstszych powikłań zakrzepowo-zatorowych w migotaniu przedsionków. Jest to sytuacja zagrażająca życiu (https://www.afibmatters.org/pl/).
Kiedy należy zgłosić się do lekarza?
Zaleca się regularne ogólne badania stanu zdrowia. Jeśli jednak występuje niepokój związany z objawami migotania przedsionków, należy zgłosić się do lekarza rodzinnego. Szczególnie jeśli wystąpi kołatanie serca, nagłe zmiany tętna spoczynkowego, zmęczenie, czy też inne objawy sugerujące zaburzenie rytmu serca. Lekarz pierwszego kontaktu może zlecić badania oraz skierować do kardiologa lub elektrofizjologa.
Podsumowanie
Migotanie przedsionków to najczęstsze zaburzenie rytmu serca, który może prowadzić m.in. do niewydolności serca oraz udaru mózgu. Częstość rozpoznawania migotania przedsionków wzrasta z wiekiem. Znaczenie mają też płeć męska, czynniki genetyczne oraz konsekwencje nieprawidłowej diety. Niestosowanie się do zaleceń zdrowego żywienia i stylu życia prowadzi do zaburzeń profilu lipidowego, nadciśnienia tętniczego, miażdżycy, cukrzycy oraz otyłości. Zalecanym sposobem żywienia jest dieta śródziemnomorska. Uznaje się ją za najlepszą w profilaktyce chorób układu sercowo-naczyniowego. Produkty wysokoprzetworzone, nasycone kwasy tłuszcze, tłuszcze typu trans, cholesterol, sól oraz rafinowany cukier przyczyniają się do pogorszenia zdrowia serca. Podstawą są produkty świeże, pełnoziarniste i o niskim przetworzeniu. U osób pijących kawę w umiarkowanych ilościach wykazano mniejsze ryzyko udaru mózgu i chorób układu sercowo-naczyniowych. Zbilansowana dieta, aktywność fizyczna i redukcja stresu może pomóc w kontrolowaniu objawów, poprawie zdrowia serca oraz zmniejszeniu ryzyka powikłań.
Bibliografia:
- Balsam P. (2019). Migotanie przedsionków – definicja, patogeneza, etiologia i klasyfikacja. Choroby Serca i Naczyń, 16(1), 63-72
- Cheng M., Hu Z., Lu X., Huang J. & Gu D. (2014). Caffeine intake and atrial fibrillation incidence: dose response meta-analysis of prospective cohort studies. The Canadian journal of cardiology, 30(4), 448–454
- Chieng D., Canovas R., Segan L., Sugumar H., Voskoboinik A., Prabhu S., Ling L. H., Lee, G., Morton J. B., Kaye D. M., Kalman J. M. & Kistler P. M. (2022). The impact of coffee subtypes on incident cardiovascular disease, arrhythmias, and mortality: long-term outcomes from the UK Biobank. European journal of preventive cardiology, 29(17), 2240–2249
- Cichocka A. (2018). Dieta śródziemnomorska w profilaktyce chorób sercowo-naczyniowych. Pobrane z ncez.pzh.gov.pl
- Conen D., Chiuve S. E., Everett B. M., Zhang S. M., Buring J. E., & Albert C. M. (2010). Caffeine consumption and incident atrial fibrillation in women. The American journal of clinical nutrition, 92(3), 509–514
- Cybulska B. (2019). Jak uniknąć zawału serca i innych chorób sercowo-naczyniowych. Choroba a dieta, Choroby układu krążenia. Pobrane z ncez.pzh.gov.pl
- European Heart Rhythm Association, European Association for Cardio-Thoracic Surgery, Camm A. J., Kirchhof P., Lip G. Y., Schotten U., Savelieva I., Ernst S., Van Gelder I. C., Al-Attar N., Hindricks G., Prendergast B., Heidbuchel H., Alfieri O., Angelini A., Atar D., Colonna P., De Caterina R., De Sutter J., Goette A., … Rutten F. H. (2010). Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). European heart journal, 31(19), 2369–2429
- Friberg L. & Svennberg E. (2020). A diagnosis of atrial fibrillation is not a predictor for pulmonary embolism. Thrombosis research, 195, 238–242
- Hindricks G. i in. (2020). Wytyczne ESC 2020 dotyczące diagnostyki i leczenia migotania przedsionków opracowane we współpracy z European Association of Cardio‑Thoracic Surgery (EACTS). ZESZYTY EDUKACYJNE. KARDIOLOGIA POLSKA 2/2021, 8-144
- Mostofsky E., Johansen M. B., Lundbye-Christensen S., Tjønneland A., Mittlema, M. A. & Overvad K. (2016). Risk of atrial fibrillation associated with coffee intake: Findings from the Danish Diet, Cancer, and Health study. European journal of preventive cardiology, 23(9), 922–930
- PZH. Talerz Zdrowego Żywienia (2021)
- https://www.afibmatters.org/pl/







