Osteosarkopenia: niebezpieczne połączenie. Przyczyny, zagrożenia i dieta

Układ mięśniowo-szkieletowy odpowiada za wykonywanie ruchu. Stanowi jednak również miejsce magazynowania się wielu składników mineralnych, m.in. wapnia i fosforu. Dlatego jego prawidłowa kondycja jest bardzo ważna, w szczególności dla osób w podeszłym wieku. Coraz częściej wraz ze starzeniem się społeczeństwa występują choroby ze strony aparatu ruchu. Jedną z takich chorób jest osteosarkopenia. Jest ona obciążeniem dla pojedynczych jednostek. Zaczyna także stanowić znaczny problem społeczny [1,4,6].
Spis treści:
- Czym jest osteosarkopenia?
- Przyczyny
- Kto jest zagrożony
- Inne choroby
- Diagnostyka
- Dieta
- Aktywność fizyczna
- Podsumowanie
- Bibliografia
Co to jest osteosarkopenia?
Osteosarkopenia to przewlekła choroba układu mięśniowo-szkieletowego. Łączy w sobie dwie jednostki chorobowe: osteoporozę i sarkopenię. Polega ona na występowaniu niskiej masy kostnej z jednoczesną utratą masy mięśniowej [2]. Osteoporoza silnie zwiększa ryzyko wystąpienia sarkopenii i odwrotnie [6]. Obydwa schorzenia silnie na siebie oddziałują. Sarkopenia zmniejsza siłę mięśni. W efekcie zwiększa ryzyko upadków. Natomiast osteoporoza przyczynia się do zwiększonej kruchości i możliwości złamania kości. Jest to nowy zespół chorobowy. Stale są prowadzone badania, które próbują wyjaśnić oddziaływanie obydwu jednostek chorobowych na siebie [1].
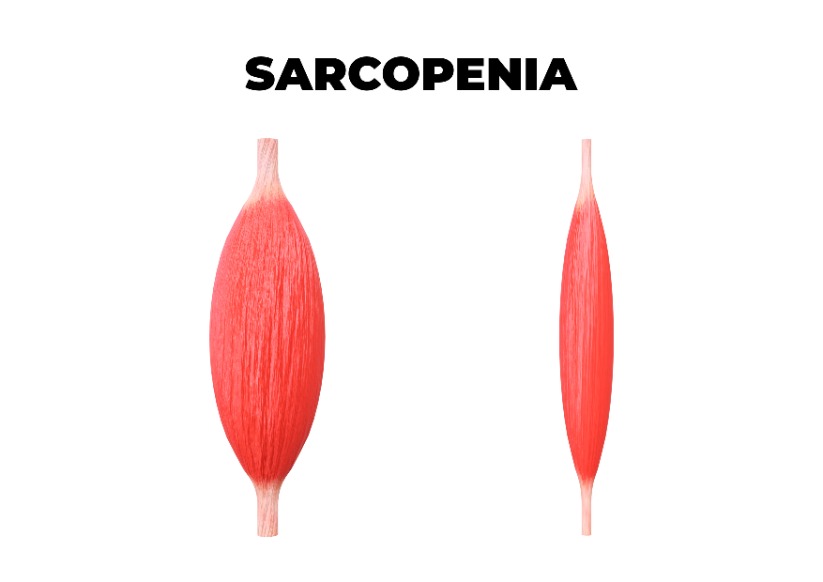
Tabela 1. Definicja osteoporozy i sarkopenii [1,2]
Osteoporoza Sarkopenia Definicja Choroba szkieletu. Odznacza się niską masą kostną w porównaniu do prawidłowych wartości i upośledzoną jej mikroarchitekturą. Choroba mięśni, która odznacza się przewlekłym ubytkiem masy mięśniowej z zaburzeniem funkcjonowania mięśni. 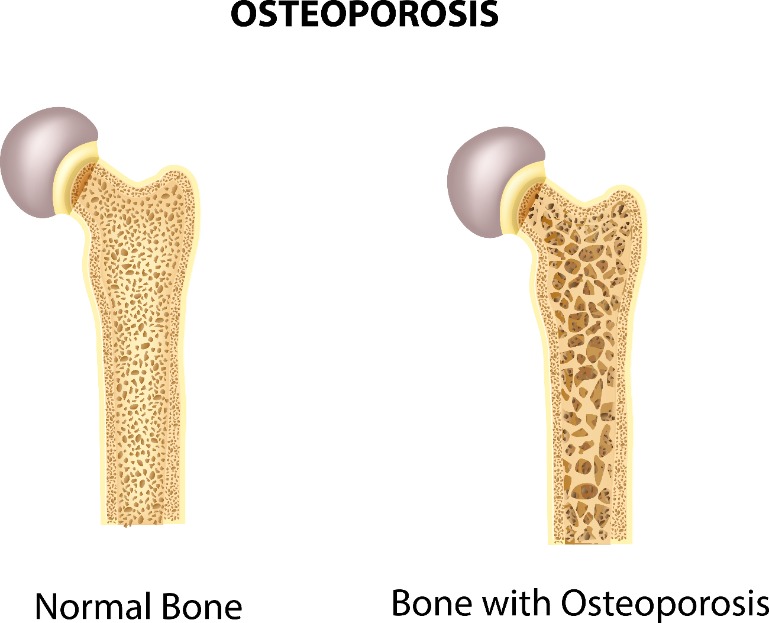
Jakie są przyczyny osteosarkopenii?
Często trudno jest stwierdzić bezpośrednią przyczynę występowania osteosarkopenii. Obecnie uważa się, że jej patogeneza jest wieloczynnikowa [2].
Genetyczne
Na ryzyko zachorowania wpływ mogą mieć między innymi polimorfizmy genetyczne. Dotyczy to głównie zmian genetycznych:
- w obręcie receptorów hormonów płciowych (androgenów i estrogenu),
- katecholo-O-metylotransferazy,
- czynnika insulinopodobnego wzrostu,
- receptora witaminy D,
- kolagenu [3]
Uznaje się, że to cechy genetyczne determinują szczytową objętość mięśni i kości we wczesnym okresie życia. Badania przeprowadzone przez Tikkanen i wsp. (2018) sugerują, że siła mięśni jest regulowana genetycznie. Dlatego w przypadku wystąpienia osteoporozy lub sarkopenii wśród członków rodziny warto zadbać o jak najwcześniejszą diagnostykę [9].
Mechaniczne
Układ kostny i układ mięśniowy wzajemnie na siebie oddziałują. W szczególności jest to podkreślane przez hipotezę mechanostatu. Teoria ta głosi, że mięśnie nakładają siłę mechaniczną na kości. Dzięki temu układ szkieletowy osiąga prawidłową masę i gęstość tkanki kostnej. Dlatego wystąpienie sarkopenii znacznie wpłynie na niekorzystny sposób kształtowania się kości [2].
Biochemiczne
Kolejnym czynnikiem, który może mieć wpływ na rozwój występowania osteosarkopenii jest nieprawidłowy poziom hormonów lub innych związków chemicznych. Przykładem tego może być niskie stężenie insulinopodobnego hormonu wzrostu lub hormonów płciowych. Znacznie ogranicza stopień mineralizacji układu szkieletowego. Mięśnie i kości wydzielają miokiny i osteokiny, które wspierają komunikację między nimi. Szeroko zbadaną miokiną jest miostatyna, która należy do cytokin transformującego czynniku wzrostu beta (TGF- b). To ona hamuje wzrost mięśni szkieletowych, ale także negatywnie oddziałuje na przebudowę kości [2].
Brak aktywności fizycznej
Z wiekiem maleje poziom aktywności fizycznej. Większość osób starszych wybiera siedzący tryb życia. Prowadzi to do zmniejszenia obciążenia mechanicznego. W efekcie następuje stopniowa degradacja tkanek. Skutkuje to znacznym upośledzeniem aparatu ruchu [2].
Nieprawidłowa dieta i brak odpowiedniej suplementacji
Źle zbilansowana dieta sprzyja pojawieniu się osteosarkopenii. Niedostateczna podaż odpowiednich makroelementów będzie skutkowała pogorszeniem funkcjonowania układu kostnego i układu mięśniowego. Wpływ będzie miało zmniejszenie poziomu spożycia białka, które będzie korelowało ze spadkiem siły mięśniowej [15]. Także znaczną uwagę zwraca się na niedobór składników mineralnych i witamin. Największe znaczenie przypisuje się witaminie D. Jej niedostateczna suplementacja i brak ekspozycji ciała na działanie promieni słonecznych będzie prowadziło do niskiego poziomu witaminy we krwi i pogorszonego funkcjonowania układu szkieletowego [3].
🔎 Pacjenci z otyłością sarkopeniczną mają tendencję do niewystarczającego spożycia źródeł antyoksydantów, warzyw, owoców i białka [31].
Używki
Dla stanu układu mięśniowo-szkieletowego także nie będzie obojętne stosowanie wszelkiego rodzaju używek. Głównie na uwadze należy mieć palenie papierosów i nadużywanie alkoholu. Wśród osób nadużywających napojów alkoholowych obserwuje się znaczne pogorszenie funkcjonowania osteoblastów (komórek kościotwórczych) [7].
Leki
Na kondycję kości i mięśni wpływ będą mieć także niektóre stosowane długotrwale leki. Przede wszystkim związane jest to z występowaniem osteoporozy indukowanej lekami ( np. przez glikokortykosteroidy, inhibitory pompy protonowej) [18].
Kto jest najbardziej narażony na osteosarkopenię?
Osteoporoza i sarkopenia to choroby, które ściśle związane są z wiekiem. Dlatego najbardziej narażone są na nią osoby starsze [8]. Jednak także zauważono, że występowanie powyższych jednostek chorobowych ściśle jest powiązane z płcią – częściej cierpią na nią kobiety [13].
Konsekwencją starzejącego się społeczeństwa będzie wzrost występowania osteosarkopenii. To zaś będzie skutkować zwiększoną liczbą upadków, złamań i potrzebnej hospitalizacji [6].
Osteosarkopenia a inne choroby
Występowanie osteosarkopenii znacznie zwiększa ryzyko depresji, niedożywienia, choroby wrzodowej czy zapalenia stawów. Brak mobilności i długotrwałe leżenie grozi także ryzykiem pojawienia się odleżyn [8].
Często obserwuje się także współistnienie :
- chorób endokrynologicznych (np. cukrzycy typu II, hipogonadyzm),
- choroby zapalne (np. reumatoidalne zapalenie stawów),
- nowotwory
- niewydolność narządów (np. wątroby).
Prawdopodobieństwo występowania osteosarkopenii rośnie wraz z towarzyszącymi chorobami układu pokarmowego. W jednym badaniu przeprowadzonym przez Seaki i wsp. (2020) wykazano, że osteosarkopenia jest ściśle powiązana m.in. z przewlekłym zapaleniem wątroby [19].
Diagnostyka osteosarkopenii
W celu diagnostyki osteosarkopenii należy wykonać badania pod kątem obydwu jednostek chorobowych, jakimi jest osteoporoza i sarkopenia. W obydwu przypadkach podstawą diagnozy jest przeprowadzenie prawidłowego wywiadu medycznego. Zawiera on pytania odnośnie częstotliwości upadków oraz złamań. Także istotne będzie dokładne zapoznanie się z historią chorób pacjenta z uwzględnieniem stosowanej terapii farmakologicznej oraz hospitalizacjami. Następnie należy wykonać określone badania obrazowe oraz laboratoryjne [2].
Tabela 2. Diagnostyka osteoporozy i sarkopenii [2,27,28]
Choroby Osteoporoza Sarkopenia Diagnostyka *Badanie densytometryczne kości *Prześwietlenie RTG, rezonans magnetyczny i tomografia komputerowa *Badanie DEXA *OB i CRP *Stężenie wapnia *Wydalanie wapnia z moczem *Stężenie fosforanów w surowicy krwi *ALP (fosfataza alkaliczna) *Stężenie kreatyniny oraz aktywność aminotransferaz *Parathormon *Badanie siły mięśni *Rezonans magnetyczny i tomografia komputerowa *Badanie DEXA *Badanie BIA *Kwestionariusz SARC-F *Testy funkcjonalne ( test prędkości chodu, test ,,wstań i idź”, test SPPB)
Żywienie w osteosarkopenii
Zapotrzebowanie energetyczne
W przypadku osób, u których występuje niedożywienie energetyczne lub nadwaga / otyłość należy zastosować dietę, dzięki której osiągnie się należną masę ciała. Osoby, które są niedożywione, powinny wzbogacić swoją dietę we wszystkie niezbędne składniki odżywcze. Przy diecie redukcyjnej najlepiej zastosować umiarkowaną restrykcję kaloryczną, aby nie dopuścić do ewentualnego niedożywienia i pogłębiającej się osteosarkopenii [12].
Białko
Białko i wchodzące w jego skład aminokwasy są kluczowymi składnikami budowy mięśni. Jego podaż jest ważna w czasie wystąpienia urazów, a także niektórych chorób. Istnieją dowody, że u osób starszych odpowiedź anaboliczna na białko jest osłabiona, co dodatkowo zwiększa problem niewystarczającego jego spożycia [17]. Wiele osób z wiekiem także zmniejsza ilość przyjmowanych produktów bogatych w białko. Związane jest to z preferencjami osób starszych do produktów, które mogą spożyć z łatwością. Brak uzębienia oraz niewystarczająca produkcja śliny często utrudnia przyjmowanie pokarmu. Według norm osoby starsze powinny spożywać 0,8 g/ kg mc. dziennie. Jednak dana wartość stanowi minimalną ilość białka w celu uniknięcia postępującej utraty mięśniowej. Badania sugerują, że osoby starsze mogą bezpiecznie dostarczać 1,0-1,2 g/kg mc, przy czym najlepiej wcześniej sprawdzić stan nerek [2, 22].
Wapń
Wapń jest składnikiem odżywczym magazynowanym głównie w kościach. Jego spożycie przez osoby starsze ma działanie prewencyjnie. Udział wapnia największy powinien być w okresie dzieciństwa i dojrzewania, ponieważ to w na tym etapie życia następuje intensywny proces metabolicznego budowania kości.
Osiągnięcie szczytowej masy kostnej osiąga się między 25 a 30 r. ż. W dalszym etapie życia kluczowe jest zadbanie, aby proces rozkładu kości następował jak najwolniej. Dlatego nie ma potrzeby stosowania większych dawek wapnia niż fizjologiczne zapotrzebowanie u osób starszych. Natomiast w przypadku znacznego niedoboru należy dostarczyć go z dietą lub zastosować suplementację.
Nadmiar wapnia będzie prowadzić do zwapnienia naczyń krwionośnych. To w konsekwencji będzie miało negatywny wpływ na układ sercowo-naczyniowy. Nadmierna ilość będzie odpowiadała za tworzenie kamieni nerkowych oraz zaburzenie wchłaniania żelaza i cynku [22, 23,24].
Dieta osób starszych powinna obfitować w produkty mleczne, pod warunkiem że są dobrze tolerowane [12]. Nabiał zawiera laktozę, która dodatkowo wspomaga wchłanianie wapnia.
Źródła wapnia: produkty mleczne (niedosładzane), mleko zsiadłe, jogurty kefir, maślanka, sery, jarmuż, brokuł, migdały, biała fasola, żywność fortyfikowana, wody mineralne
Magnez
Magnez jest silnie zaangażowany w budowę kości i funkcje nerwowo-mięśniowe. Odgrywa znaczną rolę w aktywowaniu witaminy D. Stymuluje także działanie kalcytoniny, czyli hormonu wspomagającego napływ wapnia do kości [22].
Źródła magnezu: kasza gryczana, orzechy laskowe, nasiona słonecznika, migdały, nerkowce, pestki dyni, kakao ( niesłodzone), rośliny strączkowe
Fosfor
Fosfor w największej części jest związany z wapniem w kościach, a także w mniejszym stopniu w mięśniach. Dlatego jest również bardzo ważnym składnikiem wpływającym na stan układu ruchu. Jednak jego spożycie powinno być kontrolowane. Nadmierna jego podaż będzie zakłócała wchłanianie wapnia. W związku z tym należy spożywać wapń i fosfor w odpowiedniej proporcji 1:1 lub 2:1 [30].
Źródła fosforu: ryby, sery (w szczególności podpuszczkowe), suche nasiona roślin strączkowych, pieczywa ciemne, kasze
Bor
Bor korzystnie wpływa na aktywność osteoblastów (komórek kościotwórczych) i większą gęstość kości. Zatem niedobór boru często koreluje z obniżeniem wytrzymałości kości [25]. Dotychczas nie ustalono zalecanych jego dawek do spożycia. Według literatury naukowej szacuje się, że optymalna dawka boru to ok.2-6 mg na dzień. Jednak stale przeprowadzane są dalsze badania.
Źródła boru: suszone owoce ( w szczególności śliwki), orzechy
Witamina D
Witamina D odgrywa kluczową rolę zarówno w metabolizmie kości, jak i również mięśni szkieletowych [10,22]. Odpowiednia jej podaż wpływa na prawidłowy przebieg procesu wapnienia kości (przyczynia się do namnażania komórek kościotwórczych), a także zapobiega zaniku mięśni. Zwiększa także wchłanianie wapnia i magnezu. Osoby z niedoborem witaminy D w szczególności powinny zadbać o prawidłową jej podaż [2,22]. Niedobór witaminy D jest częstym zjawiskiem ze względu na zmniejszoną ekspozycję ciała na działanie promieni społecznych, zmniejszoną hydroksylację w nerkach i niedostateczne spożycie [22]. Wyrównanie niedoboru danej witaminy jest ważne przed zastosowaniem terapii farmakologicznej (np. bifosfoniany) oraz w trakcie suplementacji wapniem [14].
Źródła witaminy D: ekspozycja skóry na działanie promieni słonecznych, w produktach spożywczych występuje w nieznacznej ilości (najwięcej w tłustych rybach-łosoś, węgorz, śledź)
Witamina K2
Witamina K2 zapobiega odkładaniu się wapnia w naczyniach krwionośnych. Oprócz tego także uaktywnia osteoblasty, które wytwarzają osteokalcyny, odpowiedzialne w dużej mierze za wbudowywanie wapnia do kości [31].
Źródła witaminy K2: fermentowana soja ( natto), wątróbka, ser, żółtko jaj
Kolagen a witamina C
Zmiana właściwości kolagenu może zmienić ilość i rozmieszczenie składników mineralnych, co samo w sobie może wpłynąć na mechanikę kości. Dlatego często zaleca się stosować dodatkową suplementację kolagenem [20, 21]. Witamina C jest niezbędna do budowy kolagenu, który powoduje, że kości są mniej kruche. Witamina dana przyczynia się do rozpadu osteoklastów (komórek kościogubnych), które uczestniczą w rozkładzie tkanki kostnej [26].
Źródła witaminy C: czarna porzeczka, cytrusy, dzika róża, papryka
Oprócz wyżej wymienionych składników odżywczych także warto zadbać o odpowiednie spożycie m.in. cynku, miedzi czy manganu. Przede wszystkim dieta powinna być oparta na racjonalnych zasadach żywienia. Ponadto bezwzględnie należy wyeliminować spożycie alkoholu i żywności wysokoprzetworzonej oraz ograniczyć spożycie cukru i kawy [22].
Aktywność fizyczna a osteosarkopenia
Osoby w każdym wieku odnoszą liczne korzyści z regularnej aktywności fizycznej. Zatem nie bez znaczenia jest także dla stanu zdrowia osób starszych. Ćwiczenia fizyczne zwiększają wydolność aerobową, siłę mięśni oraz gęstość kośćca. W metaanalizie przeprowadzonej przez Kemmlera i wsp. (2013) zauważono, że wykonywane systematycznie ćwiczenia zmniejszają ryzyko złamań wśród osób powyżej 45 r. ż. [16]. Zatem w leczeniu osteosarkopenii bardzo istotne może okazać się zastosowanie specjalnych programów treningowych, które opierają się na ćwiczeniach oporowych i ćwiczeniach równoważnych [17,29].
Codziennie powinno się poświęcić czas na ćwiczenia rozciągające. Skutkiem wykonywania tych ćwiczeń jest zwiększona elastyczność tkanki łącznej, co powoduje lepszy zakres ruchu w stawie.
Zalecaną formą aktywności dla osób starszych z osteosarkopenią będzie:
- pływanie, wodny aerobik
- spacery, nordic walking
- ćwiczenia izometryczne, ćwiczenia siłowe
- jazda na rowerze
Intensywność powinna zostać indywidualnie dobrana. Należy wziąć pod uwagę stan zdrowia, uwzględniając inne współistniejące choroby oraz ogólną sprawność fizyczną [29].
Podsumowanie
Osteosarkopenia staje się coraz większym problemem społecznym. Głównymi jej konsekwencjami są częstsze upadki i złamania, co w efekcie prowadzi do niepełnosprawności, w skrajnych przypadkach śmierci.
Aby zapobiec osteosarkopenii, należy zadbać o prawidłowy stan układu kostnego i mięśniowego już od najmłodszych lat. Do terapii danej jednostki chorobowej należy podejść holistycznie. Stosowanie prawidłowo zbilansowanej diety wraz z treningiem oporowym może zapobiegać wystąpieniu lub dalszemu rozwojowi osteosarkopenii.
Bibliografia:
- Hernlund E, Svedbom A, Ivergård. (2013).Osteoporosis in the European Union: medical management, epidemiology and economic burden. Arch Osteoporos. Dec; 8(1-2):136.
- Paintin, J., Cooper, C., & Dennison, E. (2018). Osteosarcopenia. British Journal of Hospital Medicine, 79(5), 253–258.
- Kaji, H. (2014). Interaction between Muscle and Bone. Journal of Bone Metabolism, 21(1), 29.
- Clynes, M. A., Gregson, C. L., Bruyère, O., Cooper, C., & Dennison, E. M. (2020). Osteosarcopenia: where osteoporosis and sarcopenia collide. Rheumatology.
- Tarantino, U., Greggi, C., Visconti, V. V., Cariati, I., Tallarico, M., Fauceglia, M., … Gasbarra, E. (2021). T-Score and Handgrip Strength Association for the Diagnosis of Osteosarcopenia: A Systematic Review and Meta-Analysis. Journal of Clinical Medicine, 10(12), 2597.
- Kirk, B., Zanker, J., & Duque, G. (2020). Osteosarcopenia: epidemiology, diagnosis, and treatment-facts and numbers. Journal of Cachexia, Sarcopenia and Muscle.
- Kanis JA ,Johansson H ,Johnella O i in. Spożycie alkoholu jako czynnik ryzyka złamań. Osteoporoza Int 2005;16:737–42.
- Huo, Y. R., Suriyaarachchi, P., Gomez, F., Curcio, C. L., Boersma, D., Muir, S. W., … Duque, G. (2015). Phenotype of Osteosarcopenia in Older Individuals With a History of Falling. Journal of the American Medical Directors Association, 16(4), 290–295
- Tikkanen, E., Gustafsson, S., Amar, D., Shcherbina, A., Waggott, D., Ashley, E. A., & Ingelsson, E. (2018). Biological Insights Into Muscular Strength: Genetic Findings in the UK Biobank. Scientific Reports, 8(1).
- Tang B.M. , Eslick G.D. , Nowson C. , Smith C. , Bensoussan A. (2007) Use of calcium or calcium in combination with vitamin D supplementation to prevent fractures and bone loss in people aged 50 years and older: a meta-analysis. Lancet, 370:657–66.
- Jarosz E. (2019). Dieta seniora. Wydawnictwo Lekarskie PZWL, Warszawa.
- McGregor RA , Cameron-Smith D , Poppitt SD.(2014). It is not just muscle mass: a review of muscle quality, composition and metabolism during ageing as determinants of muscle function and mobility in later life. Longev Healthspan;3:9.
- Lorenc R, Głuszko P, Karczmarewicz E. (2013). Zalecenia postępowania diagnostyczno i leczniczego w osteoporozie. Med Prakt:1-44.
- Marty E, Liu Y, Samuel A, Or O, Lane J. (2017). A review of sarcopenia: enhancing awareness of an increasingly prevalent disease. Bone Dec;105:276–286.
- Kemmler W, Häberle L, von Stengel S. (2013). Effects of exercise on fracture reduction in older adults. Osteoporos Int.Jul;24(7):1937– 1950
- Daly RM.(2017). Exercise and nutritional approaches to prevent frail bones, falls and fractures: an update. Climacteric. Mar 04;20(2):119–124
- Dardzińska J., Chabaj- Kędroń H. & Małgorzewicz S. (2016). Osteoporoza jako choroba społeczna i cywilizacyjna – metody profilaktyki. Hygeria Public Health, 51(1): 23- 30
- Saeki, C., Kanai, T., Nakano, M., Oikawa, T., Torisu, Y., Abo, M., Tsubota, A. (2020). Relationship between Osteosarcopenia and Frailty in Patients with Chronic Liver Disease. Journal of Clinical Medicine, 9(8), 2381.
- Viguet-Carrin, S., Garnero, P., & Delmas, P. D. (2005). The role of collagen in bone strength. Osteoporosis International, 17(3), 319–336.
- Daneault, A., Coxam, V., & Wittrant, Y. (2015). Biological Effect of Hydrolyzed Collagen on Bone Metabolism. Critical Reviews in Food Science and Nutrition, 00–00.
- De Rui, M., Inelmen, E. M., Pigozzo, S., Trevisan, C., Manzato, E., & Sergi, G. (2019). Dietary strategies for mitigating osteosarcopenia in older adults: a narrative review. Aging Clinical and Experimental Research, 31(7), 897–903.
- Tai, V., Leung, W., Grey, A., Reid, I. R., & Bolland, M. J. (2015). Calcium intake and bone mineral density: systematic review and meta-analysis. BMJ, h4183
- Chiodini, I., & Bolland, M. J. (2018). Calcium supplementation in osteoporosis: useful or harmful? European Journal of Endocrinology, 178(4), D13–D25
- Hooshmand, S., Kern, M., Metti, D., Shamloufard, P., Chai, S. C., Johnson, S. A., Arjmandi, B. H. (2016). The effect of two doses of dried plum on bone density and bone biomarkers in osteopenic postmenopausal women: a randomized, controlled trial. Osteoporosis International, 27(7), 2271–2279.
- Malmir, H., Shab-Bidar, S., & Djafarian, K. (2018). Vitamin C intake in relation to bone mineral density and risk of hip fracture and osteoporosis: a systematic review and meta-analysis of observational studies. British Journal of Nutrition, 119(08), 847–858.
- Mziray N., Żuralska R., Siepsiak M., Domagała P.(2017). Sarkopenia – marginalizowany problem wieku podeszłego, Pielęgniarstwo Polskie: 3 (65).
- Lech M., Orywal K., Ostrowska L., Stefańska E. , Waszkiewicz. N. (2018). Diagnostyka laboratoryjna w dietetyce. Wydawnictwo Lekarskie PZWL , Warszawa.
- Landi F., Marzetti E., Martone AM.(2014). Exercise as a remedy for sarcopenia.”, Curr Opin Clin Nutr Metab Care.
- Choi, M.-K., & Bae, Y.-J. (2021). Dietary calcium, phosphorus, and osteosarcopenic adiposity in Korean adults aged 50 years and older. Archives of Osteoporosis, 16(1). doi:10.1007/s11657-021-00961-2
- Weber P., Vitamin K and bone health. (2011). Nutrition 17 (10): 880-887.
- Abiri B, Hosseinpanah F, Seifi Z, Amini S, Valizadeh M. The Implication of Nutrition on the Prevention and Improvement of Age-Related Sarcopenic Obesity: A Systematic Review. J Nutr Health Aging. 2023;27(10):842-852. doi: 10.1007/s12603-023-1986-x. PMID: 37960907.
- Data pierwotnej publikacji: 12.11.2022
- Data ostatniej aktualizacji o wyniki badań: 2.12.2023
Dietetycy.org.pl » Dietetyka » Dietetyka kliniczna » Osteosarkopenia: niebezpieczne połączenie. Przyczyny, zagrożenia i dieta
Absolwentka Uniwersytetu Przyrodniczego we Wrocławiu. W zakresie dietetyki zainteresowana psychodietetyką żywieniem w sporcie oraz żywieniem klinicznym, ze szczególnym uwzględnieniem dietoterapii w zaburzeniach płodności. Prywatnie miłośniczka wypraw górskich oraz aktywnego spędzania czasu.


 Strefa dla zalogowanych >
Strefa dla zalogowanych >