
Cukrzyca to jedna z najczęściej występujących chorób XXI wieku. Jest chorobą ogólnoustrojową, charakteryzującą się zaburzeniem przemiany białek, tłuszczy i węglowodanów. Wyróżniamy dwa główne rodzaje cukrzycy:
– typu 1 (insulinozależną) – wynika z niedoboru insuliny, spowodowanego uszkodzeniem lub całkowitym zniszczeniem komórek wysp Langerhansa trzustki; chory potrzebuje nieustannego dostarczania insuliny z zewnątrz,
– cukrzycę typu 2 (insulinooporną) – w przeciwieństwie do cukrzycy typu 1, organizm sam wytwarza insulinę w komórkach trzustki, jednak tkanki cechuje zmniejszona wrażliwość na ten hormon.
Cukrzyca jest chorobą metaboliczną, przez co wpływa na funkcjonowanie całego organizmu. Jeśli nie jest odpowiednio leczona, może prowadzić do zmian w wielu narządach, m.in. do nefropatii, kardiopatii, neuropatii, retinopatii czy zmian skórnych. Jako choroba autoimmunologiczna powoduje powstawanie ognisk zapalnych w organizmie, w tym również w jamie ustnej. Niewiele osób ma świadomość, że choroba ta ma również ogromny wpływ na fizjologię oraz stan tkanek w obrębie jamy ustnej. Prowadzi do zmian w wydzielaniu oraz właściwościach fizykochemicznych śliny, a to z kolei na rozwój zakażeń grzybicznych, zmian w błonie śluzowej oraz przyzębiu. Cukrzyca jest również jednym z najczęstszych czynników wpływających na ryzyko wystąpienia próchnicy.

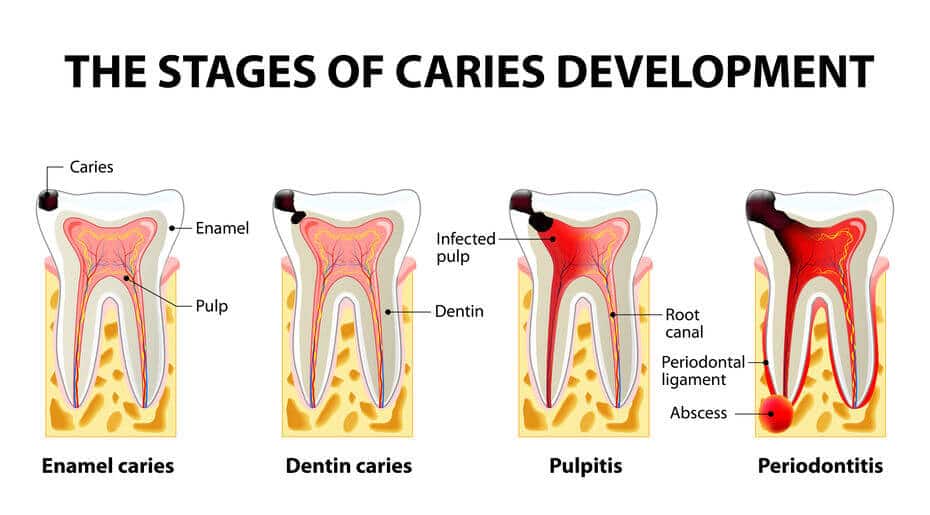
Próchnica zębów
Próchnica, tak samo jak cukrzyca, jest chorobą przewlekłą. Według definicji WHO – „jest to proces patologiczny umiejscowiony, pochodzenia zewnątrzustrojowego, który prowadzi do odwapnienia i proteolitycznego rozpadu twardych tkanek zęba”.
Patogeneza
Jednym z głównych czynników wpływających na rozwój próchnicy są paciorkowe z grupy Streptococcus mutans, które wraz z glikoproteinami znajdującymi się w ślinie tworzą płytkę nazębną. Proces ten polega głównie na przyspieszonym metabolizmie, skróceniu szlaków metabolicznych oraz wytwarzaniu się kwasu mlekowego. Jest to możliwe dzięki reakcji bakterii, znajdujących się w płytce nazębnej, w odpowiedzi na zwiększone stężenie węglowodanów. W ten sposób w jamie ustnej zaczyna powstawać środowisko kwaśne, które sprzyja demineralizacji szkliwa. Próchnica zaliczana jest do chorób wieloczynnikowych, dlatego aby w pełni się rozwinęła, musi jednocześnie zaistnieć kilka czynników etiologicznych:
- podatność powierzchni zęba, szkliwa – niedostateczna mineralizacja tkanki zęba,
- płytka nazębna i znajdujące się w niej bakterie próchnicotwórcze ,
- dieta bogata w węglowodany proste (szczególnie czas zalegania cukrów w jamie ustnej),
- czas współwystępowania wszystkich czynników.
Ryzyko występowania próchnicy jest znacznie większe u osób z niewyrównanym poziomem cukru we krwi. Próchnica występuje częściej u osób cierpiących na cukrzycę typu 2, która w większości przypadków wiąże się z niekontrolowanym spożyciem węglowodanów, w przeciwieństwie do cukrzycy typu 1, w której pacjenci są bardzo często poddani restrykcyjnej diecie.
Wydzielanie śliny u osób chorujących na cukrzycę
U osób chorujących na cukrzycę charakterystyczne jest zmniejszone wydzielanie śliny, co może prowadzić do wysychania błony śluzowej jamy ustnej, a w konsekwencji do powstawania przewlekłych stanów zapalnych.
Głównym zadaniem śliny w jamie ustnej jest:
- usuwanie resztek pokarmowych z przestrzeni międzyzębowych
- wspomaganie remineralizacji szkliwa
- działanie przeciwbakteryjne
- działanie jako bufor ładunku kwaśnego
Ważne jest utrzymywanie odpowiedniej mikroflory jamy ustnej, można to osiągnąć za pomocą czynników endogennych oraz egzogennych. Do czynników endogennych zaliczamy m.in. odpowiednią ilość śliny, która pomaga w utrzymywaniu neutralnego pH i temperatury w jamie ustnej, natomiast do egzogennych: odpowiednią higienę, dietę i zawartość węglowodanów, zażywane leki, używki.
U cukrzyków obserwujemy również dwukrotnie wyższe stężenie glukozy w ślinie, niż u osób zdrowych. Sprzyja to rozmnażaniu się bakterii, dlatego u diabetyków częściej występują kandydozy i owrzodzenia błony śluzowej jamy ustnej.
Dieta a stan zdrowia jamy ustnej
To, co spożywamy, oddziałuje na cały organizm, w tym na stan zdrowia jamy ustnej. Jama ustna jest początkowym odcinkiem przewodu pokarmowego, to tutaj zachodzi wstępna obróbka pokarmu, jego rozdrobnienie i mieszanie ze śliną, w ten sposób pokarm jest przygotowany do dalszego trawienia.
FODMAP’s
- polisacharydy (skrobia) – w postaci nieprzetworzonej skrobia nie wpływa na rozwój próchnicy, natomiast w czasie obróbki termicznej bardzo łatwo ulega żelatynizacji, powodując częściowy rozpad cząsteczek, dzięki czemu znacznie łatwiej ulega trawieniu już w jamie ustnej. Jej długotrwałe zaleganie w jamie ustnej, przy udziale amylazy ślinowej, doprowadza do hydrolizy na cukry proste.
- disacharydy (sacharoza, maltoza) – najlepszym substratem dla bakterii próchnicotwórczych jest sacharoza, która zostaje rozkładana na glukozę i fruktozę. To właśnie w jej obecności bakterie najszybciej syntetyzują polisacharydy zewnątrzkomórkowe, z których składa się bakteryjna płytka nazębna.
- monosacharydy (glukoza i fruktoza).
Produktami spożywczymi, które w największym stopniu wpływają na rozwój próchnicy, są łatwo fermentujące węglowodany, uważane za czynniki kariogenne. Stanowią łatwo dostępną pożywkę dla bakterii próchnicotwórczych, które w dużym stopniu osadzają się na płytce nazębnej i z czasem prowadzą do demineralizacji tkanek zęba, poprzez produkcję kwasów podczas procesów metabolicznych. Za węglowodany, które w największym stopniu wpływają na rozwój próchnicy uważa się:
Znaczenie białka i tłuszczu
Bardzo duże znaczenie ma skład posiłku, odpowiednia podaż białka i tłuszczu chroni płytkę nazębną od fermentujących cukrów. Tłuszcz ułatwia oczyszczanie jamy ustnej oraz chroni i izoluje płytkę nazębną od nadmiernej ilości węglowodanów. Natomiast białko jest składnikiem budulcowym zębiny, kości szczęk i twarzy oraz kolagenu przyzębia, dlatego niedostateczna ilość tego makroskładnika w diecie może wpływać na niekorzystnie zmiany w morfologii zęba. Białko, dzięki zawartości proliny i argininy, może podwyższać pH płytki nazębnej.
Przyjmowane płyny

Diabetycy powinni unikać słodkich napojów, ponieważ powodują gwałtowny wzrost poziomu cukru we krwi. Tego typu napoje zwiększają również ryzyko rozwoju próchnicy. Soki owocowe, napoje energetyzujące, wino, cytrusy czy kwaszonki wpływają na spadek pH w bakteryjnej płytce nazębnej. Bakterie zaczynają metabolizować węglowodany do kwasów, w konsekwencji prowadzi to do spadku pH do krytycznej wartości (<5,0). Jeśli w odpowiednim czasie nie zadziała system buforowy śliny, którego zadaniem jest przywrócenie odpowiedniego pH śliny (6,5-7,0) oraz usunięcie nadmiaru kwasów, zwiększa się ryzyko demineralizacji szkliwa zębów. Mimo, ze wartość pH większości napojów nie przekracza 4, warto zwrócić również uwagę na sposób ich picia – należy unikać picia przez słomkę czy też powolnego, długotrwałego popijania, ponieważ taki sposób znacznie przedłuża ekspozycję zębów na działanie szkodliwych kwasów. Niekorzystny odczyn płytki nazębnej może utrzymywać się nawet do godziny po zjedzeniu posiłku i wpływać na demineralizację szkliwa.
Sposób spożywania posiłku a wpływ na rozwój próchnicy u osób chorych na cukrzycę
W przypadku cukrzycy niezwykle istotne jest regularne spożywanie posiłków oraz sposób ich przygotowania. Przy współwystępującej próchnicy, należy zwrócić uwagę również na konsystencje potrawy oraz czas kontaktu jedzenia z powierzchnią zęba. Produkty, szczególnie te zawierające cukry proste, nie powinny zbyt długo zalegać w jamie ustnej i przylegać do zębów, gdyż zwiększa to ryzyko powstawania próchnicy.
Ważna jest również konsystencja spożywanych pokarmów, należy unikać posiłków w formie papkowatej czy kleistej – takie produkty przyklejają się do płytki nazębnej, co prowadzi do pogorszenia warunków higienicznych jamy ustnej, a tym samym zwiększa ryzyko wystąpienia stanów zapalnych. Warto spożywać produkty o twardej konsystencji, wymagające zwiększenia wydzielania śliny, aby szybciej doprowadzić do oczyszczenia jamy ustnej.
Dieta osób z cukrzycą i próchnicą zębów
Dieta powinna zawierać produkty o niskim indeksie glikemicznym, jednocześnie działające przeciwzapalnie i przeciwpróchnicowo.
- Mleko – choć składa się głównie z dwucukru (laktozy), jest jednym z produktów, które mają działanie przeciwpróchnicowe. Mleko zawiera również kazeinę (fosfoproteinę), która dzięki zdolności wiązania jonów wapnia pokrywa powierzchnię zębów, przez co wpływa na spowolnienie powstawania próchnicy. Obecne w mleku wapń, fosfor i lipidy, mogą mieć pozytywny wpływ na naprawę wczesnych uszkodzeń szkliwa. Warto również włączyć do diety jogurty, kefiry, maślanki i sery.
- Produkty bogatobłonnikowe – pełnoziarniste produkty zbożowe, warzywa i owoce w postaci surowej, przyczyniają się do zwiększania wydzielania śliny, a przez to ułatwiają usuwanie resztek pokarmowych z jamy ustnej.
- Substancje słodzące – należy zminimalizować spożycie cukrów prostych, które można zastąpić innymi produktami, np. substytuty cukru, poliole (ksylitol, sorbitol, izomalt, mannitol) czy też słodzikami – ich zaletą jest to, że nie powodują próchnicy. raz
- Probiotyki – są niezbędne do utrzymania prawidłowej mikroflory, hamują działanie i rozmnażanie bakterii, w tym próchnicotwórczych Streptococcus mutans i Streptococcus sobrinus.
- Polifenole – mają działanie antyoksydacyjne, przeciwzapalne, antybakteryjne i oraz antywirusowe. Możemy je znaleźć w owocach jagodowych i cytrusach (największe stężenie polifenoli występuje w skórce), warzywach – szczególnie strączkowych, ale również w kakao, orzechach czy zielonej herbacie.
- Produkty o niskim IG, które pozwalają na utrzymywanie cukru we krwi na odpowiednim poziomie.
- Unikać produktów o działaniu kariogennym (próchnicotwórczym) – m.in. suszone owoce, słodycze, ciasta, dżemy, miód
- Włączyć do diety produkty o działaniu kariostatycznym (zapobiegającym powstawaniu próchnicy) – mleko, jaja, ryby, mięso, masło i oleje
- Spożywać węglowodany złożone, najlepiej pełnoziarniste, które pozwalają utrzymywać odpowiedni poziom cukru we krwi oraz nie wpływają na powstawanie zmian próchnicowych, np. makarony pełnoziarniste, pieczywo pełnoziarniste, ryż brązowy, kasza

Podsumowanie
Liczba osób na świecie, których dotyczy próchnica, sięga aż 5 miliardów. U osób chorujących na cukrzycę ryzyko jej wystąpienia jest jeszcze większe, dlatego ważne jest skierowanie działań profilaktycznych w tym kierunku. Zdrowie jamy ustnej zależy w bardzo dużym stopniu od nas samych, od odpowiedniej diety i higieny. Celem powinno być zwiększenie odporności zębów, poprzez eliminację bakterii, cukrów i zmniejszenie produkcji szkodliwie działających kwasów. Można to osiągnąć zmieniając nawyki żywieniowe, poprzez ograniczenie spożywania produktów bogatych w cukry a także spożywanie mniejszej ilości przekąsek, szczególnie tych niepełnowartościowych. Warto też zwracać uwagę na czas zalegania pokarmu w jamie ustnej i odpowiednią higienę po każdym posiłku.
Źródła:
- Szpringer-Nodzak M. Profilaktyka stomatologiczna. W. Szpringer-Nodzak M, Wochna-Sobańska M, red. Stomatologia wieku rozwojowego, Wydaw Lek PZWL, Warszawa, 2007, 757-809
- Hungund S., Panseriva BJ.: Reduction in HbA1c levels following non-surgical periodontal therapy in type-2 diabetic patients with chronic generalized periodontitis: A periodontist’s role. J. Indian Soc. Periodontol. 2012, 16, 16.
- Kalińska A., Górski B., Górska R., Zaremba M.: Brak świadomości pacjentów na temat korelacji po-między cukrzycą, chorobami układu sercowo-naczy-niowego a zapaleniem przyzębia- problem pacjentów czy lekarzy?. Nowa Stomatologia 2010, 3, 130
- Kim J-B., Jung M-H., Cho J-Y. et al.: The influ-ence of type 2 diabetes mellitus on the expression of inflammatory mediators and tissue inhibitor of metalloproteinases-2 in human chronic periodontitis. J. Periodontal. Impl. Sci. 2011, 41, 109.
- Melkowska M., Banach J.: Pathomechanisms of Periodontal Tissue Alterations in Diabetes Mellitus – the Literature Review, Dent. Med. Prob. 2009, 46, 104
- Napora M., Krajeński J., Jedynasty K. i wsp.: Stan tkanek przyzębia a stopień kontroli cukrzycy wyrażony stężeniem hemoglobiny glinowanej HbA1c, Dent. Med. Prob. 2010, 47, 418
- Preshaw PM., Alba AL., Herrera D. et al.: Periodonti-tis and diabetes: a two-way relationship. Diabetologia 2012, 55, 21.
- Wożakowska-Kapłon B., Filipiak K., Opolski G., Górska R.: Związek chorób przyzębia z cukrzycą i neu-ropatią cukrzycową. Diabetol. Prakt. 2009, 10, 72
- American Diabetes Association (2011) National Diabetes Fact Sheet No312 url http://www.diabetes.org/diabetes-basics/diabetes-stati-stics/
- Sheiham A, James WP: A new understanding of the relationship between sugars, dental caries and fluoride use: implications for limits on sugars consumption. Public Health Nutr 2014; 17(10): 2176-2184.
- Barbour ME, Lussi A: Erosion in relation to nutrition and the environment. Monogr Oral Sci 2014; 25: 143-154.
- Olczak-Kowalczyk D, Jackowska T, Czerwionka-Szaflarska M et al.: Stanowisko pol-skich ekspertów dotyczące zasad żywienia dzieci i młodzieży w aspekcie zapobiega-nia chorobie próchnicowej. Nowa Stomatol 2015; 20(2): 81-91.
- Zamienniki cukru i ich rola w zapobieganiu próchnicy. Przyjęte przez Zgromadzenie Ogólne Światowego Stowarzyszenia Dentystycznego: 26 września 2008, Sztokholm, Szwecja. J Stoma 2016; 69(4): 477-478 (http://31.186.81.235:8080/api/files/view/111663.pdf)
- Obradović R.R. i wsp.: Diabetes mellitus and oral candidiasis. Acta Stomatologica Nais‑si, 2011, 27, 63, 1025‑1034
- Mikó S., Albrecht M.G.: Dental conditions and periodontal disease in adolescents with type 1 diabetes mellitus. Br. Dent. J., 2010, 27, 208, 6.







