Dieta przy stwardnieniu rozsianym. Czy dieta ma znaczenie?

Czy dieta przy stwardnieniu rozsianym ma znaczenie? W tym artykule dowiesz się więcej na temat samego schorzenia, jak i dostępnego stanu wiedzy na temat roli żywienia.
Stwardnienie rozsiane. Co to właściwie jest?
Stwardnienie rozsiane (łac. sclerosis multiplex, SM) jest to przewlekła zapalna choroba demielinizacyjna ośrodkowego układu nerwowego. SM jest to choroba autoimmunologiczna, w której trakcie tkanka nerwowa jest atakowana przez układ odpornościowy.
W procesie tym biorą udział między innymi autoreaktywne limfocyty T, komórki o charakterze regulatorowym, jak też cytokiny i chemiokiny prozapalne. Jednak patogeneza choroby nie jest do końca znana. Wpływają na nią, w sposób złożony, czynniki środowiskowe, immunopatologiczne oraz genetyczne [2,5,14,15,16].
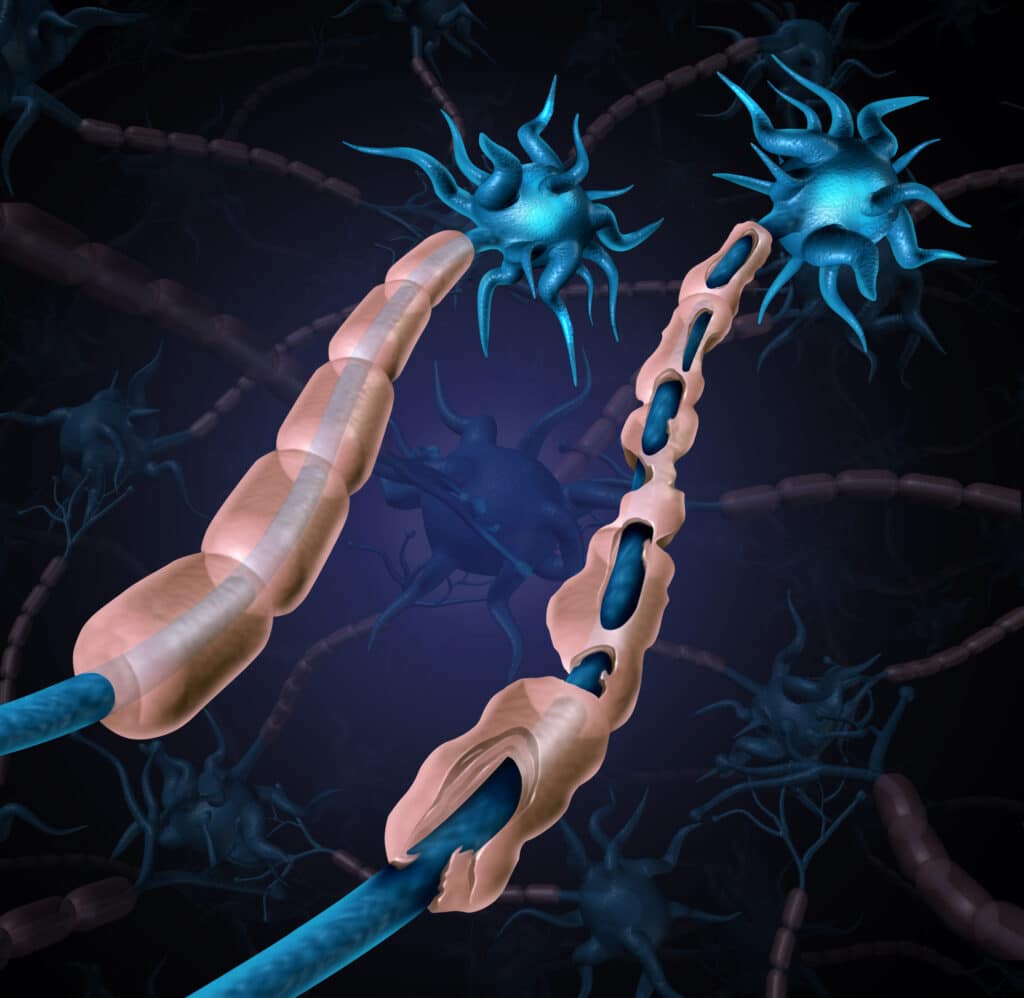
W chorobie tej następuje demielinizacja, czyli uszkodzenie i rozpad osłonek mielinowych, które stanowią ochronę (izolację) dla aksonu (włókna nerwowego) oraz biorą udział w przenoszeniu impulsu nerwowego. Postać kliniczna objawów uszkodzeń może być różnorodna, w zależności od lokalizacji zmian patologicznych. Wynikiem tego jest stopniowa utrata przez centralny układ nerwowy kontroli nad funkcjami motorycznymi, poznawczymi oraz czuciowymi [2,14,15,16].
Objawy stwardnienia rozsianego
Choroba ta objawia się wieloogniskowymi zmianami zapalno-demielinizacyjnymi, uszkodzeniami w mózgu i rdzeniu kręgowym. Towarzyszą im zaburzenia neurologiczne. Objawy kliniczne SM są zróżnicowane. Występują w różnych okresach czasowych i zależą od lokalizacji wystąpienia patologicznych zmian w organizmie [3,14].
Chorym mogą towarzyszyć symptomy zaburzenia sprawności ruchowej. SM może wpływać również na zaburzenia widzenia, czucia, problemy z mową. Jednym z kłopotliwszych problemów mogą być zaburzenia kontroli zwieraczy. Może to skutkować nietrzymaniem moczu lub też, chociaż rzadziej, zatrzymaniem moczu. SM często może towarzyszyć zmęczenie, przewlekły ból, zaburzenia poznawcze czy depresyjne [3,14].
Występowanie
Choroba ta najczęściej zaczyna się u młodych dorosłych osób i częściej dotyka kobiet [5,12].
Jednymi ze wspominanych przez badaczy czynników rozwoju SM może być między innymi szerokość geograficzna. Im dalej od równika, tym średnio więcej zachorowań. Tłumaczy się to najprawdopodobniej brakiem ekspozycji na światło słoneczne oraz witaminy D. Zauważono, że zależność występowania SM od miejsca, w którym żyjemy, dotyczy pierwszych kilkunastu lat życia. Jednak badania nad wpływem różnych czynników nadal trwają [5,12].
Diagnostyka
Aby zdiagnozować SM, należy wykonać odpowiednie badania, w celu wykluczenia innych schorzeń. Na takie badania kieruje i diagnozuje lekarz specjalista [5].
Niestety nie zawsze leczenie konwencjonalne powoduje oczekiwany skutek. W tym celu warto zastanowić się, czy przy równoczesnej terapii farmakologicznej nie wdrożyć również dietoterapii.
Czy warto stosować specjalną dietę przy stwardnieniu rozsianym?
Obecnie poszukuje się powiązania między przebiegiem stwardnienia rozsianego a dietą. Chociaż do tej pory nie potwierdzono jednoznacznie wpływu spożywanej żywności na hamowanie lub zaostrzenie niektórych objawów SM i wymaga to dodatkowych badań.
W toku przeprowadzonych meta-analiz [19] naukowcy wskazali, że są dostępne badania, które wskazują na pewien potencjał specjalnych diet w poprawie jakości życia chorych. Pod tym kątem pewien potencjał wykazały diety śródziemnomorska, paleo, niskotłuszczowa. Były to jednak opracowania bazujące na małych próbach badanych – stąd też naukowcy dalecy są przy obecnych stanie wiedzy rekomendowaniu którejkolwiek z nich – przyp. redakcji
Niemniej przypuszcza się, że właściwa dietoterapia może wpływać na polepszenie ogólnego stanu zdrowia, skuteczność leczenia podstawowego oraz może przeciwdziałać pojawianiu się niektórych objawów stwardnienia rozsianego. Związane jest to przede wszystkim z zapobieganiem powstawania niedoborów substancji odżywczych oraz rzadszym błędom żywieniowym [2,4,7]. Wydaje się, że szczególnie istotne jest, aby zwrócić uwagę na:
- nadmiarowe spożycie nasyconych kwasów tłuszczowych,
- niedobór:
- wielonienasyconych kwasów tłuszczowych,
- witamin D, B12, kwasu foliowego
- jak też antyoksydantów (witamina C, E, beta-karotenu) [1,17].
Racjonalne odżywianie
Chorym na SM, jeśli nie ma ku temu indywidualnych przeciwwskazań, proponuje się racjonalne odżywianie. W praktyce oznacza to dietę dobrze zbilansowaną i urozmaiconą, uzupełniającą indywidualne niedobory żywieniowe [18].
Tak więc dieta powinna być dobierana indywidualnie do potrzeb i aktualnego stanu zdrowia danej osoby.
Dietoterapia może okazać się dobrym wsparciem dla leczenia farmakologicznego. Należy ją wprowadzać pod okiem dietetyka oraz lekarza. Powinna również być poprzedzona odpowiednimi badaniami [2].
Tłuszcze
Prawdopodobnie największy wpływ na działanie układu odpornościowego oraz przebieg SM mają tłuszcze.
Na początku XXI wieku badacze zaobserwowali, że ograniczenie spożycia SFA (nasyconych kwasów tłuszczowych) pochodzenia zwierzęcego może wiązać się z remisją SM. Zasugerowali, że dieta bogata w kwas arachidonowy oraz SFA może przyczyniać się do zapadalności na stwardnienie rozsiane.
Równocześnie według wielu badań epidemiologicznych, pozytywny wpływ na przebieg SM mają niektóre niezbędne nienasycone kwasy tłuszczowe [2].
Tak więc ważnym składnikiem diety w kontekście SM są nienasycone kwasy tłuszczowe z rodziny omega-3, a szczególnie kwasy eikozapentaenowy (EPA) oraz dokozaheksaenowy (DHA). Kwasy te wspomagają prawidłową pracę OUN oraz rozwój mózgu, oraz wchodzą w skład otoczek mielinowych. Część naukowców wskazuje, że zwiększone spożycie kwasów tłuszczowych z rodziny omega-3 wpływa pozytywnie na pracę układu nerwowego oraz może łagodzić objawy w SM [7,10,17].
Dlatego też korzystne jest ograniczenie w diecie nasyconych kwasów tłuszczowych na korzyść nienasyconych. Według badaczy, w tych częściach świata, gdzie najpopularniejszym tłuszczem jest oliwa, choroba SM występuje rzadziej. Natomiast tam, gdzie spożywane są tłuszcze zwierzęce, w tym masło, częstotliwość choroby była wyższa [2,10].
Kwasy omega-3 oraz ich metabolity wykazują na nasz organizm wpływ przeciwzapalny i immunomodulujący. Dlatego też należy zwrócić szczególną uwagę na spożycie olejów roślinnych oraz ryb bogatych w te związki [8,10].
Antyoksydanty
Według niektórych naukowców, organizm, w którym występuje stan zapalny, jest szczególnie narażony na działanie wolnych rodników (reaktywne chemicznie formy tlenu). Mogą one poprzez uczestniczenie w procesie zapalnym uszkodzić otoczkę włókiem nerwowych, czyli mielinę. Dlatego też część badaczy zaleca włączenie do posiłków warzyw i owoców bogatych w przeciwutleniacze. Są to między innymi witamina C, E oraz flawonoidy i karotenoidy, oraz mikroelementy, takie jak cynk, miedź i selen. Mogą one w pewnym stopniu chronić mózg i rdzeń kręgowy, które są szczególnie wrażliwe na negatywne działanie wolnych rodników [2,7,10,17,18].
Witaminy z grupy B
Ważne jest także, aby przy komponowaniu dobrze zbilansowanej diety, pamiętać o witaminach z grupy B. Pełnią one istotną funkcję w leczeniu zaburzeń neurologicznych. Ich niedobór może negatywnie wpływać na przewodnictwo nerwowe [2].
- Tiamina (witamina B1) wpływa na prawidłową pracę układu sercowo-naczyniowego oraz układu nerwowego.
- Ryboflawina (witamina B2) wspiera pracę obwodowego układu nerwowego oraz OUN. Witamina B2 wspomaga także układ odpornościowy. Długotrwałe niedobory tej witaminy mogą powodować zmiany w układzie nerwowych oraz narządzie wzroku.
- Niacyna, czyli witamina B3 lub PP jest konieczna do prawidłowego działania obwodowego układu nerwowego oraz mózgu. Jej niedobory mogą skutkować zaburzeniami układu nerwowego.
- Witaminą, o której również należy pamiętać, komponując dietę, jest kwas pantotenowy (witamina B5). Bierze ona udział w syntezie neuroprzekaźników.
- Witamina B6 wspomaga funkcje immunologiczne organizmu oraz układu nerwowego [2].
- Szczególną uwagę podczas komponowania diety należy zwrócić na witaminę B12 oraz kwas foliowy. Są to składniki diety, które mogą zapobiegać wystąpieniu stwardnienia rozsianego.Wynikiem niedoboru tych witamin mogą być zaburzenia funkcjonowania OUN. Kobalamina, czyli witamina B12 pełni w naszym organizmie bardzo ważne funkcje. Bierze udział w biosyntezie choliny, która jest składnikiem otoczek mielinowych nerwów [1,2,17].
Witamina D3
Należy zwrócić uwagę również na witaminę D3. Według niektórych autorów badań mała podaż tej witaminy z dietą oraz niskie jej stężenie we krwi może wpływać na wzrost ryzyka rozwoju stwardnienia rozsianego.
Równocześnie istnieją przypuszczenia, że odpowiednie spożycie tej witaminy może zmniejszać demielinizację nerwów obwodowych. Inni badacze sugerują, że protekcyjnie działa ekspozycja na światło słoneczne (co jest szczególnie ważne w okresie dzieciństwa i dorastania), jak też odpowiednio dobrana suplementacja witaminą D3 [1,7,17].
Dieta roślinna czy konwencjonalna?
Niektóre badania wskazują, że w rejonach świata, gdzie ważnym elementem diety są wysokotłuszczowe pokarmy pochodzenia zwierzęcego, odnotowuje się większą ilość zachorowań na SM [10,18].
Dlatego należy zwracać uwagę na ilość spożywanego mięsa, jaj czy mleka.
Część naukowców sugeruje, że u osób chorych na SM powinno ograniczać się spożycie nasyconych kwasów tłuszczowych. Występują one w bogatotłuszczowych produktach zwierzęcych, takich jak mięso oraz produkty nabiałowe, przy równoczesnym małym spożyciu ryb.
W badaniach Swanka przeprowadzonych w Norwegii odnotowano, że osoby spożywające mleko w dużych ilościach częściej zapadały na stwardnienie rozsiane niż jedzące ryby.
Dlatego wśród chorych na SM propaguje się częstsze spożywanie ryb. Zawierają one białko zwierzęce, jak też są bogate w nienasycone kwasy tłuszczowe z rodziny omega-3, mające działanie przeciwzapalne [2,17,18].
Rola błonnika
Należy równocześnie pamiętać, że dobrze zbilansowana dieta zawiera także odpowiednią ilość błonnika. Najnowsze badania naukowe skupiają się na potencjalnym pozytywnym wpływie diety bogatej w błonnik oraz węglowodany złożone na mikrobiom. Przykładem takiej diety jest dieta wegetariańska o wysokim potencjale przeciwzapalnym.
Taki sposób odżywiania może przyczyniać się do utrzymywania prawidłowej flory bakteryjnej w jelitach, która może odgrywać rolę w integralności bariery jelitowej. Ponadto przeciwdziałać kolonizacji jelit przez patogeny, wpływać na aktywność oraz rozwój GALT (ang. gut-associated lymphoid tissue – tkanka limfatyczna związana z jelitami).
Jednak z uwagi na to, że komunikacja osi mózg-jelito jest dwukierunkowa, wciąż nie jest znana jednoznaczna odpowiedź czy pierwsza występuje dysbioza jelit czy SM. Jak również nadal nie jest jasne, jaki jest dokładny wpływ na zdrowie tego aspektu odżywiania. Niektórzy z badaczy wskazują, że dieta bogata w warzywa i owoce [22] lub niskobiałkowa może odnosić pozytywny wpływ na choroby autoimmunologiczne [11,13].
Nie zaleca się całkowitego wyeliminowania z diety produktów pochodzenia zwierzęcego. Są one między innymi ważnym źródłem witamin z grupy B, przede wszystkim witaminy B12, oraz białka potrzebnego do odbudowy komórek mięśniowych po rehabilitacji [2,17,18].

Norweskie badania
Norweski lekarz Roy Swank badał wpływ żywności pochodzenia zwierzęcego, bogatej w nienasycone kwasy tłuszczowe na występowanie objawów choroby. Zasugerował on, że istnieje związek diety z przebiegiem choroby. Według niego osoby przestrzegające diety, po 30 latach jej stosowania miały 3-razy mniejsze ryzyko zgonu z powodu SM [7,17].
Ogólne zalecenia diety Swanka
- Celem tej diety jest ograniczenie spożycia nasyconych kwasów tłuszczowych do 15 g/d oraz zwiększenie niezbędnych nienasyconych kwasów tłuszczowych do 30-50 g/d.
- Białko w ilości 60-90 g/d powinno pochodzić z ryb, owoców morza, gotowanego kurczaka i indyka bez skóry i mleka odtłuszczonego.
- Podczas pierwszego roku stosowania diety powinno wykluczyć się spożywanie czerwonego mięsa, margaryny, smalcu, masła.
- Z diety należy również wykluczyć uwodornione tłuszcze, olej palmowy i kokosowy.
- Należy unikać przetworzonych produktów, ograniczyć podaż tłuszczu zwierzęcego oraz tłustego mleka.
- Nie powinno spożywać się więcej niż 3 porcje kofeiny dziennie – kawa, herbata, cola. W przypadku, gdy objawy choroby nasilają się, powinno się zupełnie zrezygnować z tych napojów.
- Orzechy, ze względu na zawartość nienasyconych kwasów tłuszczowych, witamin i minerałów, zaleca się w tej diecie, jednak nie więcej niż 10 g/d.
- W diecie tej można spożyć 3 jaja na tydzień, jednak nie więcej niż jedno jajo jednorazowo.
- Zaleca się suplementację tranem (5g/d) oraz witaminami antyoksydacyjnymi (1000 mg wit C i 400 j.m. witaminy E na dzień) co powinno odbywać się pod kontrolą lekarza.
- Warto rozważyć zastosowanie tej diety pod kontrolą dietetyka, nie rezygnując z leczenia farmakologicznego, jako uzupełnienie terapii [7,17].
Wybrane źródła składników diety w żywności
Tiamina: mięso wieprzowe, wątroba, przetwory mięsne oraz orzechy, nasiona roślin strączkowych, produkty pełnoziarniste. Witamina ta jest wrażliwa na działanie wysokiej temperatury.
Ryboflawina: mleko, produkty mleczne (w tym sery), podroby oraz jaja, produkty pełnoziarniste, warzywa, takie jak szpinak, zielony groszek czy brokuł. Jest wrażliwa na światło słoneczne.
Niacyna: powszechna w żywności, wątroba, mięso, ryby, orzechy ziemne, produkty pełnoziarniste. Pośrednio (poprzez przemienianie tryptofanu do niacyny) też produkty spożywcze, które są bogate w białko, np. mleko, sery, jaja.
Witamina B6: ryby (łosoś, pstrąg tęczowy, makrela), mięso, wątroba oraz rośliny strączkowe, nasiona, orzechy. Również curry, chili, czosnek, imbir, produkty pełnoziarniste, ryż brązowy, komosa ryżowa. Warzywa i owoce: morele suszone, banany, czerwona papryka, kwaszona kapusta, sok pomidorowy, ziemniaki.
Witamina B12: mięso, podroby, ryby, nabiał, jaja.
Kwas pantotenowy: występuje powszechnie, między innymi w produktach spożywczych pochodzenia zwierzęcego, pełnoziarnistych produktach zbożowych, suchych nasionach roślin strączkowych, również w mleku i jego przetworach, warzywach i owocach [6].
Źródłem kwasów omega-3 są ryby takie jak łosoś, szprot, pstrąg tęczowy czy makrela, oleje lniany, rzepakowy, słonecznikowy jak też owoce morza czy orzechy [9,17].
Witamina D występuje w olejach rybnych, tłustych rybach (łosoś, dorsz, śledź, makrela wędzona) jajach.
Witaminę C możnaznaleźć przede wszystkim w owocach i warzywach. Bogate w nią są czarne porzeczki, owoce kiwi, truskawki i cytrusy. Z warzyw czerwona papryka, warzywa kapustne, natka pietruszki, chrzan, brukselka, kalafior czy kalarepa.
Witamina E występuje w tłuszczach roślinnych, w olejach z zarodków słonecznika. Można ją znaleźć także w produktach zbożowych, warzywach (czerwona i zielona papryka, kapusta, natka pietruszki), owocach (awokado, nektarynki, czarne jagody), orzechach (orzech włoski, laskowe, migdały), pestkach dyni, produktach mlecznych oraz mięsnych.
Kwas foliowy zawarty jest w między innymi w zielonoliściastych warzywach, takich jak sałata, kapusta włoska, szpinak, brokuły, kalafior. Występuje również w pomarańczach czy bananach [6,17].
Pszenica – nowe badania
🔎 Nowym tropem dla badaczy jest wpływ pszenicy na nasilenie objawów choroby. Badacze stwierdzili w jednym z badań, że spożycie inhibitorów amylazy i trypsyny z pszenicy, aktywujących komórki mieloidalne jelit, nasilało objawy kliniczne i stan zapalny w modelu stwardnienia rozsianego u myszy [23].
Aktywność fizyczna
🔎 Pacjenci z stwardnieniem rozsianym prowadzą bardziej siedzący tryb życia niż pozostałe osoby [20]. Może to być kolejnym zagrożeniem dla utrzymania stanu zdrowia chorego. W badaniach, w których analizowano bezpieczeństwo prowadzenia treningu wysiłkowego u chorych [21], nie stwierdzono większego ryzyka nawrotu, działań niepożądanych w porównaniu z grupą porównawczą. Trening fizyczny może być promowany jako bezpieczny i korzystny dla osób chorych na stwardnienie rozsiane pod okiem doświadczonego trenera.
Podsumowanie
Na wystąpienie i przebieg stwardnienia rozsianego wpływa wiele czynników, w tym genetyczne i środowiskowe. Nie ma badań udowadniających wyleczenie SM dzięki samej diecie, wiele kwestii w tej dziedzinie pozostaje jeszcze do odkrycia przez naukowców.
Mając na uwadze powyższe, badacze sugerują, że przestrzeganie ogólnych zasad zdrowego żywienia oraz prawidłowo zbilansowana dieta może być ważnym czynnikiem wspomagającym leczenie. Ważne jest, aby mieć świadomość, że wprowadzane zmiany żywieniowe powinny być dostosowane do aktualnego stanu zdrowia, rodzaju leczenia farmakologicznego, potrzeb i dolegliwości poszczególnych pacjentów.
Należy również pamiętać, aby uwzględnić sposób żywienia do wieku, płci, aktywności fizycznej danej osoby. Nie istnieje jedna uniwersalna dieta dla chorych na SM, ale uważa się, że wprowadzenie właściwej terapii żywieniowej może zapobiegać niedoborom substancji odżywczych i poprawiać ogólny stan zdrowia chorych [2,7].
Bibliografia
- Bagur, M. J., Murcia, M. A., Jiménez-Monreal, A. M., Tur, J. A., Bibiloni, M. M., Alonso, G. L., & Martínez-Tomé, M. (2017). Influence of diet in multiple sclerosis: a systematic review. Advances in nutrition, 8(3), 463-472.
- Dąbrowska-Bender, M., Mirowska-Guzel, D. (2015). Żywienie chorych na stwardnienie rozsiane — przegląd piśmiennictwa. Polski Przegląd Neurologiczny. 11(3), 136-151.
- Dymecka, J. (2015). Radzenie sobie z własną chorobą u osób ze stwardnieniem rozsianym. W: Niepełnosprawność ruchowa w ujęciu biopsychospołecznym. Wyzwania diagnozy, rehabilitacji i terapii (s. 157-183). Gdańsk: Harmonia Universalis.
- Fitzgerald, K. C., Tyry, T., Salter, A., Cofield, S. S., Cutter, G., Fox, R., & Marrie, R. A. (2018). Diet quality is associated with disability and symptom severity in multiple sclerosis. Neurology, 90(1), e1-e11.
- Goldenberg M. M. (2012). Multiple sclerosis review. P & T : a peer-reviewed journal for formulary management, 37(3), 175–184.
- Jarosz, M. i in. (2017). Witaminy. W: M. Jarosz (red.), Normy Żywienia dla populacji Polski. (135-183). Warszawa: Instytut Żywności i Żywienia.
- Konikowska, K., Regulska-Ilow, B. (2014). Rola diety w stwardnieniu rozsianym. Postępy Higieny i Medycyny Doświadczalnej. 68, 325-333.
- Marciniak-Łukasiak, K. (2011). Rola i znaczenie kwasów tłuszczowych omega-3. Żywność. Nauka. Technologia. Jakość. 6(79), 24 – 35.
- Mojska, H. (2017). Kwasy omega-3. W: M. Jarosz (red.), Normy Żywienia dla populacji Polski. (135-183). Warszawa: Instytut Żywności i Żywienia.
- Payne, A. (2001). Nutrition and diet in the clinical management of multiple sclerosis. Journal of human nutrition and dietetics, 14(5), 349-357.
- Riccio, P., & Rossano, R. (2018). Diet, gut microbiota, and vitamins D+ A in multiple sclerosis. Neurotherapeutics, 15(1), 75-91.
- Rosiak, K., Zagożdżon, P. (2012). Czynniki środowiskowe w epidemiologii stwardnienia rozsianego. Problemy Higieny i Epidemiologii. 93(4), 627-631.
- Saresella, M., Mendozzi, L., Rossi, V., Mazzali, F., Piancone, F., LaRosa, F., … & Clerici, M. (2017). Immunological and clinical effect of diet modulation of the gut microbiome in multiple sclerosis patients: a pilot study. Frontiers in Immunology, 8, 1391.
- Selmaj, K. (2005). Stwardnienie rozsiane — kryteria diagnostyczne i naturalny przebieg choroby. Polski Przegląd Neurologiczny, 1(3), 99-105.
- Skrobas, U., Brudkowska, Ż., Gerage, R., Próchnicka, A. (2018). Neuropsychologiczna charakterystyka zaburzeń procesów poznawczych w stwardnieniu rozsianym. W: Nyćkowiak, J. Leśny (red.), Badania i Rozwój Młodych Naukowców w Polsce Nauki medyczne i nauki o zdrowiu. (cz. 2, s. 42-47). Poznań: Młodzi Naukowcy.
- Stasiołek, M., Mycko, M., Selmaj, K. (2005). Patogeneza stwardnienia rozsianego. Polski Przegląd Neurologiczny. 1(3) 92-
- Wnęk, D. (2015). Dieta w stwardnieniu rozsianym. Pobrano z https://www.mp.pl/pacjent/dieta/diety/diety_w_chorobach/123741,dieta-w-stwardnieniu-rozsianym
- Zwolińska, G. (2013). Jaką dietę należy stosować w stwardnieniu rozsianym?. Pobrano z https://www.mp.pl/pacjent/dieta/lista/87120,jaka-diete-nalezy-stosowac-w-stwardnieniu-rozsianym
- Snetselaar, L., Cheek, J. J., Fox, S. S., Healy, H. S., Schweizer, M. L., Bao, W., Kamholz, J., & Titcomb, T. J. (2022). Efficacy of Diet on Fatigue and Quality of Life in Multiple Sclerosis: A Systematic Review and Network Meta-analysis of Randomized Trials. Neurology, 10.1212/WNL.0000000000201371. Advance online publication. https://doi.org/10.1212/WNL.0000000000201371
- Zheng P, DeJonge SR, Flores VA, Jeng B, Motl RW. Systematic review and meta-analysis of sedentary behavior in persons with multiple sclerosis. Mult Scler Relat Disord. 2023 Nov 9;80:105124. doi: 10.1016/j.msard.2023.105124. Epub ahead of print. PMID: 37956522.
- Learmonth YC, P Herring M, Russell DI, Pilutti LA, Day S, Marck CH, Chan B, Metse AP, Motl RW. Safety of exercise training in multiple sclerosis: An updated systematic review and meta-analysis. Mult Scler. 2023 Nov;29(13):1604-1631. doi: 10.1177/13524585231204459. Epub 2023 Oct 26. PMID: 37880997; PMCID: PMC10637110.
- Fotros D, Noormohammadi M, Razeghi Jahromi S, Abdolkarimi M. Fruits and vegetables intake may be associated with a reduced odds of multiple sclerosis: a systematic review and dose-response meta-analysis of observational studies. Nutr Neurosci. 2023 Oct 18:1-12. doi: 10.1080/1028415X.2023.2268390. Epub ahead of print. PMID: 37851580.
- Zevallos, V. F., Yogev, N., Hauptmann, J., Nikolaev, A., Pickert, G., Heib, V., … & Schuppan, D. (2024). Dietary wheat amylase trypsin inhibitors exacerbate CNS inflammation in experimental multiple sclerosis. Gut, 73(1), 92-104.
- Data pierwotnej publikacji: 11.01.2021
- Data ostatniej aktualizacji o wyniki badań: 2.02.2024
Dietetycy.org.pl » Dietetyka » Dietetyka kliniczna » Dieta przy stwardnieniu rozsianym. Czy dieta ma znaczenie?
Magister inżynier Dietetyki oraz Technologii Żywności i Żywienia Człowieka, absolwentka Uniwersytetu Rolniczego w Krakowie. Współautorka publikacji naukowej pt. "Comparison of the consumption of n-3 and n-6 acids by adults following a vegetarian and traditional diet" (1st International Electronic Conference on Food Science and Functional Foods). Podczas studiów uczestniczyła w Studenckim Kole Naukowym Żywienia Klinicznego Uniwersytetu Jagiellońskiego - Collegium Medicum.